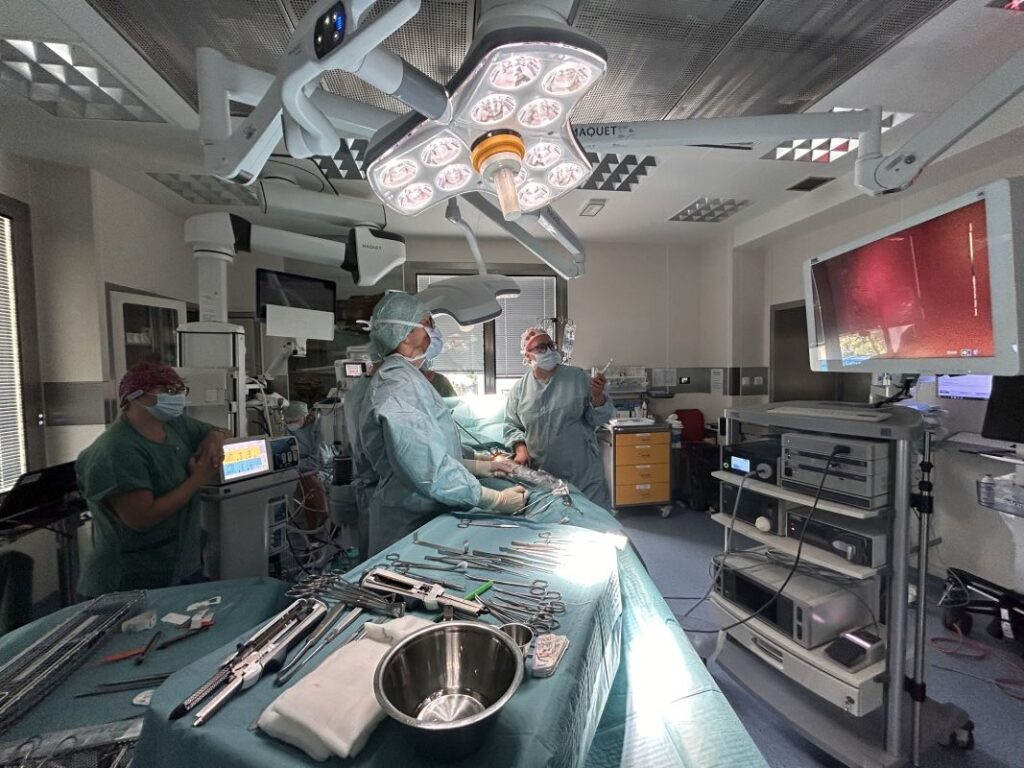
Wojewódzki Szpital Specjalistyczny im. J. Gromkowskiego przy ulicy Koszarowej 5 we Wrocławiu to jeden z najbardziej rozwiniętych szpitali na Dolnym Śląsku. Najwyższa jakość usług ma potwierdzenie przede wszystkim w pozytywnych opiniach pacjentów, ale także w akredytacji Ministra Zdrowia i wielu certyfikatach. Od kilkunastu lat placówka zajmuje czołowe pozycje w Rankingu Szpitali Centrum Monitorowania Jakości – zarówno w regionie jak i w skali całego kraju.

Mgr inż. Janusz Jerzak, Dyrektor Naczelny Wojewódzkiego Szpitala Specjalistycznego im. J. Gromkowskiego przy ulicy Koszarowej 5 we Wrocławiu, laureat nagrody specjalnej dla Managera Szpitala, przyznanej przez Kapitułę Konkursu Inspiracje 2018
Dzięki konsekwentnej wieloletniej pracy i efektywnym konsolidacjom podmiotów leczniczych, powstał szpital, łączący od lat pozytywne oceny pacjentów, wysoki poziom bezpieczeństwa i dynamiczny rozwój, z efektywnością ekonomiczną i dodatnimi wynikami finansowymi. Zadanie to od początku realizuje dyrektor naczelny mgr inż. Janusz Jerzak.
Skuteczne zarządzanie połączonymi szpitalami, racjonalizacja kosztów związanych z ich funkcjonowaniem, wpływa pozytywnie na zwiększenie efektywności ekonomicznej szpitala, realizację szerokiego zakresu działalności medycznej oraz wielu inwestycji modernizacyjnych, jak również poprawę sprawności organizacyjnej, polepszenie warunków pracy i pobytu pacjentów.
Organem założycielskim jest Samorząd Województwa Dolnośląskiego.
WSS im. J. Gromkowskiego jest dużym i złożonym organizmem. Rocznie hospitalizowanych jest około 25 000 tysięcy pacjentów. Porady ambulatoryjne udzielane są rocznie 100 tysiącom osób. Zatrudnia około 1000 osób. Są wśród nich lekarze, pielęgniarki, psycholodzy, terapeuci, logopedzi, nauczyciele, administracja i personel pomocniczy. W wykonywaniu swoich zadań placówka współdziała z podmiotami leczniczymi z obszaru całego kraju oraz jednostkami klinicznymi Uniwersytetu Medycznego i Instytutów Naukowo-Badawczych.
2020 – rok zmian pod znakiem COVID
Pandemia związana z wirusem SARS-CoV-2 spowodowała olbrzymie zmiany organizacyjne. Od lutego 2020 szpital był zobowiązany do pozostawania w stanie podwyższonej gotowości w celu przyjęcia osób w stanie nagłego zagrożenia zdrowotnego oraz przyjmowania wyłącznie pacjentów z podejrzeniem lub potwierdzonym zakażeniem wirusem SARS-COV-2. Od marca do maja był szpitalem jednoimiennym zakaźnym.
Przerwa w udzielaniu świadczeń zdrowotnych w zakresie oddziałów pediatrycznych i dla dorosłych, jak również całej diagnostyki spowodowała ogromne utrudnienia w funkcjonowaniu szpitala, które rozwiązywane były stosownie do zmiany sytuacji.
– Konieczność natychmiastowego przekształcenia w Szpital Jednoimienny wymusiła zmianę dotychczasowej organizacji udzielania świadczeń zdrowotnych – mówi dyrektor Janusz Jerzak. – W przeciągu paru dni zmuszeni byliśmy przeorganizować szpital zarówno pod kątem organizacyjnym, epidemiologicznym, jak i kadrowym. Jednocześnie zaniechaliśmy udzielania dotychczas świadczonych usług medycznych.
Obecne wzrosty zachorowań powodują, że sukcesywnie do opieki nad chorymi przeznaczane są kolejne osoby i oddziały.
– Pandemia koronawirusa zmieniła sposób funkcjonowania ochrony zdrowia na całym świecie. Żaden szpital nie był na to przygotowany – mówi lek. med. Michał Rataj, zastępca dyrektora ds. lecznictwa w WSS we Wrocławiu – Na szczęście dla nas kilka lat temu mieliśmy kilkoro pacjentów z podejrzeniem zakażenia wirusem Ebola. Mogliśmy więc przetestować procedury. Z perspektywy czasu było to dla nas znakomite doświadczenie.
Przekształcenie w szpital jednoimienny w 2020 roku stworzyło wielopoziomowe wyzwanie dla dyrekcji i personelu, począwszy od rozwiązań architektonicznych – konieczności szybkiej adaptacji pomieszczeń do nowych wymogów, przez medyczne – jak opiekować się pacjentami i zachować procedury bezpieczeństwa, do pytań o leczenie i opiekę nad pacjentami z innych obszarów medycznych, którzy nadal potrzebują opieki.
„W ciągu trzech tygodni nie tylko trzeba było przeorganizować całą działalność, dokonać adaptacji pomieszczeń, zamówić sprzęt ale też wdrożyć nowe procedury działania – komentuje dyr. Janusz Jerzak – Wyzwaniem były dyslokacja, transport i separacja chorych, a przypomnę, że na wyniki testów PCR czekaliśmy wtedy 3-4 dni.”.
Pandemia wyzwoliła w pracownikach szpitala pokłady pomysłowości. Adaptując powierzchnię wykorzystano ścianki z otworami od zużytych inkubatorów do montażu w oknach oraz drzwiach, w celu pobierania wymazów i krwi bez konieczności przebierania się pielęgniarki. Wprowadzono pierwszy triaż na zewnątrz, by zminimalizować ryzyko zakażeń. Wykonano nowe oznakowania dróg na korytarzach, by personel i pacjenci przemieszczali się sprawniej i bezpieczniej.
Wprowadzono wiele nowych zasad, które obecnie wydają się oczywiste, ale ich wdrożenie rok temu było dużym wyzwaniem.
Personel przeszedł też swoisty praktyczny kurs na temat bezpiecznego zdejmowania środków ochrony osobistej.
– Wprowadziliśmy także wiele rozwiązań telemedycznych, które pozwoliły na organizowanie narad, odpraw i wymianę informacji o pacjentach zdalnie – dodaje dyrektor J. Jerzak – To znacznie usprawniło pracę. Trudno uwierzyć, że jeszcze dwa lata temu te formy komunikacji były traktowane z dużą rezerwą.
Trudno uwierzyć, że jeszcze dwa lata temu telemedycyna i zdalne formy komunikacji były traktowane z dużą rezerwą” – mówi dyr. Janusz Jerzak
W walce z pandemią utrudnieniem był spadający od lat prestiż oddziałów zakaźnych. Wiele szpitali po prostu je likwidowało, wprowadzając w ich miejsce inne specjalizacje. Z tym wiąże się też brak lekarzy, pielęgniarek i przedstawicieli innych zawodów, którzy są niezbędni dla właściwego leczenia zakażonych. Ten problem nałożył się też na ogólny problem z brakiem kadr. Pandemia uwypukliła go i pogłębiła. W trudnej sytuacji znaleźć też można pozytywy.
– Nasz personel bardzo zaangażował się w stawienie czoła epidemii – podkreśla lek. med. Michał Rataj – To ważne dla odbudowy etosu pracowniczego. Podczas epidemii spotykamy się również z olbrzymim wsparciem ze strony społeczeństwa, firm i podmiotów zewnętrznych.
Szpital im. J. Gromkowskiego, dzięki wcześniejszym doświadczeniom w pracach nad chorobami zakaźnymi stał się nie tylko miejscem leczenia chorych. Wypracowane tu procedury bezpieczeństwa i sposoby opieki nad chorymi, służą też innym.
– W organizacji opieki nad zakażonymi SARS-CoV-2 bardzo pomogły nam konsultacje z dyrekcją i pracownikami szpitala przy Koszarowej – podkreśla dyr. Katarzyna Kapuścińska z Dolnośląskiego Szpitala Specjalistycznego im. T. Marciniaka we Wrocławiu.
Jakość na pierwszym miejscu
W dążeniu do ciągłego doskonalenia poziomu świadczonych usług zdrowotnych, w szpitalu w 2006 roku wdrożono program projakościowy. Działania te uporządkowały planowanie zasobów, zwiększyły nadzór nad aparaturą i sprzętem medycznym, infrastrukturą, własnością pacjentów oraz realizacją zakupów, zapewniają też ochronę gromadzonych i przetwarzanych informacji i danych w Szpitalu przed nieuprawnionym dostępem.
Już po roku intensywnych prac szpital uzyskał pierwszy certyfikat jakości na zgodność z wymaganiami normy ISO 9001. Kolejnymi krokami były wdrożenie działań na zgodność z normami zarządzania Bezpieczeństwem i Higieną Pracy – 18001, Środowiskiem – 14001 oraz Bezpieczeństwem Informacji – 27001. Wiele pracy wykonano też na rzecz uzyskania statusu szpitala akredytowanego i certyfikatu jakości przyznawanego przez Ministra Zdrowia.
Certyfikaty posiada też laboratorium szpitalne: Bakteriologii POLMIKRO i EUROIMMUNH, Centralnego Ogólnopolskiego Programu Sprawdzianów Międzylaboratoryjnych – Randox International Quality – RIQAS (chemia, immunochemia, hematologia), IhiT ORTHO – serologia grup krwi, COB w DL ŁÓDŹ, IQAP cytometria. Laboratorium spełnia wymagania w zakresie wykonywania badań na COVID-19 metodą genetyczną PCR.
Szpital wziął udział również w I edycji programu „Szpital Dobrej Praktyki Żywienia Klinicznego – Leczenie przez żywienie” organizowanym przez Polskie Towarzystwo Żywienia Pozajelitowego, Dojelitowego i Metabolizmu (POLSPEN). Uzyskał certyfikat, jako jeden z 64 zgłoszonych placówek z całej Polski i jeden z 27 nagrodzonych szpitali. Otrzymanie certyfikatu potwierdza przestrzeganie przez szpital najwyższych standardów w zakresie leczenia żywieniowego oraz możliwość zapewnienia każdemu pacjentowi z ryzykiem żywieniowym odpowiedniej opieki hospitalizacyjnej.
Efektywne zarządzanie to inwestycja w przyszłość
Epidemia nie ograniczyła ustawicznej pracy nad ciągłą dbałością o zapewnienie jakości i bezpieczeństwa świadczonych usług medycznych oraz usprawnianiem procesów . W ubiegłym roku rozpoczęto wdrażanie zarządzania Lean Management. Proces obejmuje szkolenia personelu, audyty, pracę w zespołach i ma na celu włączenie pracowników w definiowanie problemów, z którymi spotykają się w swojej pracy oraz wdrożenie efektywnych rozwiązań, których będą współtwórcami i z którymi będą się identyfikować.
– Bardzo wiele wniosków na temat możliwych usprawnień wyciągamy wspólnie z zespołami podczas wizyt w miejscach pracy – czy to na oddziałach, czy w części biurowo-administracyjnej – mówi dyr. Janusz Jerzak – pracownicy widzą, że mają wpływ na bezpośrednie zmiany w procesach jakie wykonują na co dzień. Wiedzą, że ich opinie są nie tylko wysłuchane, ale wyciągane są z nich wnioski, które następnie wdrażamy.
Elementem procesu wdrożenia Lean były i są prace nad strategią działań szpitala w warunkach epidemii COVID-u. Strategia będzie zawierać opis działań, których celem jest przygotowanie zasobów szpitala i procesów w zakresie organizacji pracy, do sprawnego i elastycznego reagowania na rozwój epidemii. Jest to szczególnie ważne, ponieważ ze względu na posiadanie w strukturze oddziałów zakaźnych szpital pełni na terenie Dolnego Śląska rolę jednostki wiodącej w zakresie leczenia pacjentów z COVID.
Dyrektor naczelny mgr inż. Janusz Jerzak – laureat nagrody specjalnej dla Managera Szpitala, przyznanej przez Kapitułę Konkursu Inspiracje 2018, w rozmowie z Marcinem Malinowskim
Jakie główne wyzwania stawia przed managerami szpitala obecna sytuacja?
Szpitale mają problem z małą podażą pracowników medycznych na rynku pracy oraz statusem nieatrakcyjnego pracodawcy dla wysoko wykwalifikowanych pracowników w części niemedycznej. Duża konkurencja o personel medyczny między szpitalami w dużych miastach powoduje tworzenie się patologii – stawki są podwyższane na żądanie pracowników, a nie adekwatnie do umiejętności, kwalifikacji, zaangażowania konkretnego pracownika. Personel lekarski, pielęgniarski, techniczny bardzo dobrze zarabia w komercyjnych placówkach ochrony zdrowia, w związku z czym chętnie podejmuje się dodatkowej aktywności poza szpitalem zmniejszając swoją dostępność na rzecz macierzystego szpitala. Ochrona zdrowia jest bardzo wymagającym sektorem również dla pracowników administracji, technicznych i obsługi, którzy często są zapominani, pomijani przy wprowadzaniu odgórnych regulacji (np. wynagrodzeń, podwyższonych zasiłków, które obowiązują od września, w pierwszej fali epidemii po zachorowaniu w związku z wykonywaniem obowiązków zawodowych pracownicy niemedyczni otrzymywali początkowo zasiłki w wysokości 80% wynagrodzenia). Dynamika zmian w sektorze jest nie spotykana na taką skalę w żadnym innym, w związku z czym w szpitalach powinny pracować osoby o szerokich kompetencjach, odporne na stres, elastycznie reagujące na sytuacje i bardzo dobrze wykwalifikowane. Dlatego też szpital powinien oferować adekwatne do oczekiwań wynagrodzenie i być konkurencją dla sektora komercyjnego.
Dodatki „covidove” dla pracowników medycznych miały pomóc, tymczasem w realiach codziennego zarządzania szpitalami wywołują wiele napięć.
Tak, bowiem dodatek NFZ dla pracowników medycznych pracujących w stałym kontakcie z pacjentem zakażonym lub podejrzanym o zakażenie wirusem SARS-CoV-2 przysługuje tylko części pracowników szpitali, czyli osobom wykonującym zawód medyczny i pracującym w stałym nieincydentalnym kontakcie z pacjentem SARS-CoV-2. Ponadto przy wprowadzaniu dodatku nie zostali uwzględnieni pracownicy nie wykonujący zawodu medycznego, a pracujący w strefie zagrożenia: pracownicy sterylizatorni, sanitariusze, pracownicy działów serwisowych – konserwatorzy, specjaliści od sprzętu i aparatury med. Brak konkretnych informacji uniemożliwia zaplanowanie budżetu oraz właściwe kształtowanie polityki wynagrodzeń w szpitalu.